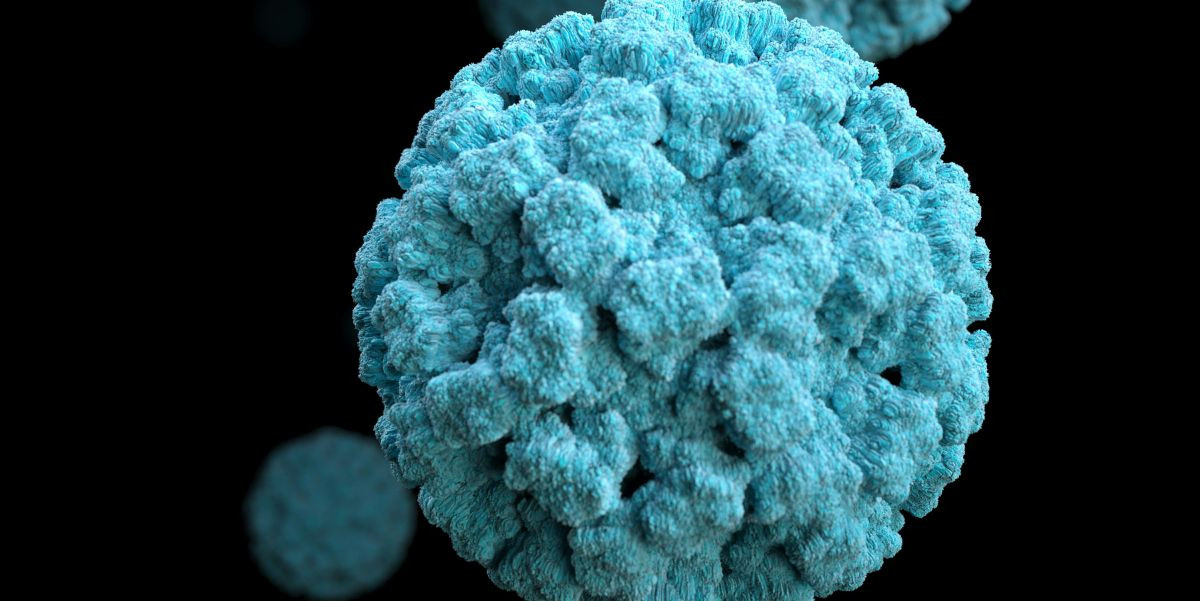
Ο ιός των ανθρώπινων θηλωμάτων (HPV) είναι η συχνότερη σεξουαλικά μεταδιδόμενη λοίμωξη και στα δύο φύλα.
Ο ιός αυτός αποτελεί, μαζί με άλλους παράγοντες, την κύρια αιτία του καρκίνου του τραχήλου της μήτρας στις γυναίκες, αλλά μπορεί να προσβάλει και τους άνδρες. Η λοίμωξη αυτή επηρεάζει όλα τα όργανα που υπεισέρχονται σε μια σεξουαλική σχέση.
Όπως επισημαίνει η Ana Santaballa, επικεφαλής του Τμήματος Καρκίνου του Μαστού και Γυναικολογικών Όγκων της Υπηρεσίας Ιατρικής Ογκολογίας στο Hospital Universitario y Politécnico La Fe της Βαλένθια, «ο HPV δεν προκαλεί μόνο καρκίνο του τραχήλου της μήτρας ή του αιδοίου και του κόλπου, αλλά μπορεί επίσης να προκαλέσει καρκίνο του πρωκτού, του πέους και του στοματοφάρυγγα, στην άκρη της γλώσσας κ.ά. Με άλλα λόγια, μπορεί να εμφανιστεί σε όλες τις περιοχές που εκτίθενται σε μια σεξουαλική σχέση, όταν δεν χρησιμοποιείται προστασία».
Ένα από τα μεγάλα προβλήματα αυτής της λοίμωξης είναι ότι, σύμφωνα με τον Jesús de la Fuente, συντονιστή της Μονάδας Παθολογίας Κάτω Γεννητικών Τραχών στο Νοσοκομείο Infanta Leonor της Μαδρίτης και γραμματέα της Ισπανικής Ένωσης Παθολογίας Τραχήλου και Κολποσκόπησης, «δεν υπάρχουν συμπτώματα, οπότε είναι πολύ δύσκολο να γνωρίζει κανείς αν έχει προσβληθεί ή όχι από τη νόσο κατά τη διάρκεια της σεξουαλικής επαφής». Όπως εξηγεί, «κατά τη διάρκεια της σεξουαλικής μας ζωής», εξηγεί, «μπορεί να έρθουμε σε επαφή με τον ιό αυτό μία ή περισσότερες φορές και πρέπει να το γνωρίζουμε αυτό και ότι τα προφυλακτικά δεν προστατεύουν πλήρως από αυτή τη μόλυνση». Αυτό συμβαίνει επειδή «πολλοί άνθρωποι χρησιμοποιούν προφυλακτικά κατά τη διάρκεια μιας σεξουαλικής σχέσης και όχι καθ“ όλη τη διάρκεια της σχέσης, γι' αυτό και η προστασία, σε αυτή τη λοίμωξη, μειώνεται».
Για το λόγο αυτό, «πρόκειται για ένα θέμα που αφορά όλους, καθώς πρόκειται για έναν ιό που δεν κάνει διακρίσεις μεταξύ φύλων ή σεξουαλικού προσανατολισμού». Επιπλέον, σύμφωνα με τον εμπειρογνώμονα, «μια άλλη σημαντική πτυχή της λοίμωξης είναι ότι ο ιός των ανθρώπινων θηλωμάτων μπορεί να προκαλέσει άλλους τύπους καλοήθων αλλά δυσάρεστων και δυσάρεστων ή επώδυνων αλλοιώσεων, όπως τα κονδυλώματα των γεννητικών οργάνων».
Όπως μας υπενθυμίζει η Ισπανική Ένωση κατά του Καρκίνου, ο HPV είναι ικανός να παράγει διαφορετικές κλινικές μορφές έκφρασης:
- Μυρμηγκιές των γεννητικών οργάνων ή ακανθώδες κονδύλωμα.
- Προκαρκινικές αλλοιώσεις του τραχήλου της μήτρας: ενδοεπιθηλιακή νεοπλασία του τραχήλου της μήτρας (CIN 1) ή χαμηλού κινδύνου ή χαμηλού βαθμού πλακώδεις ενδοεπιθηλιακές αλλοιώσεις (LSIL). Συνήθως δεν αντιμετωπίζονται.
- Ενδοεπιθηλιακή νεοπλασία μεσαίου βαθμού (CIN 2) ή υψηλού βαθμού πλακώδεις ενδοεπιθηλιακές αλλοιώσεις (HSIL)*. Το επιθήλιο είναι παχύρρευστο. Και οι περισσότεροι ασθενείς χρειάζονται θεραπεία.
- Καρκίνωμα in situ (CIN 3) ή (HLIL): εμπλέκεται ολόκληρο το επιθήλιο. Είναι δύσκολο να διαφοροποιηθεί το (CIN 3) από το καρκίνωμα in situ ή το αδενοκαρκίνωμα in situ (AIS). Απαιτούν πάντοτε θεραπεία.
- Καρκίνος του τραχήλου της μήτρας: το 85% είναι πλακώδες κύτταρο, ο HPV 16 είναι ο πιο συχνός ιός σε αυτές τις περιπτώσεις και το 15% είναι αδενοκαρκινώματα (HPV 18, 16 και 45).
Τα νεοπλάσματα κεφαλής και τραχήλου και στα δύο φύλα σχετίζονται συνήθως με τον HPV. Έχουν καλύτερη πρόγνωση από τους όγκους κεφαλής και τραχήλου που σχετίζονται με το κάπνισμα και το αλκοόλ.
Γιατί εμφανίζεται ο καρκίνος του τραχήλου της μήτρας;
Ο HPV είναι ένας σεξουαλικά μεταδιδόμενος ιός που προσβάλλει τόσο τους άνδρες όσο και τις γυναίκες. «Υπάρχουν περισσότεροι από 100 διαφορετικοί τύποι HPV, αλλά δεν προκαλούν όλοι καρκίνο», αναφέρει ο Rodrigo Sánchez Bayona, επιστημονικός γραμματέας του SEOM και ιατρικός ογκολόγος στο νοσοκομείο 12 de Octubre στη Μαδρίτη. Στην πραγματικότητα, «οι περισσότερες λοιμώξεις από τον HPV είναι ακίνδυνες και υποχωρούν από μόνες τους χωρίς να προκαλούν συμπτώματα ή ασθένειες».
Ωστόσο, ορισμένοι τύποι HPV, ιδίως οι τύποι υψηλού κινδύνου, «μπορούν να προκαλέσουν κυτταρικές αλλαγές που μπορεί να οδηγήσουν στην ανάπτυξη καρκίνου». Αυτό οφείλεται στο γεγονός ότι «ο HPV μολύνει τα επιθηλιακά κύτταρα του δέρματος και των βλεννογόνων και σε ορισμένες περιπτώσεις μπορεί να προκαλέσει προκαρκινικές αλλοιώσεις που, αν δεν αντιμετωπιστούν, μπορεί να εξελιχθούν σε καρκίνο».
Οι τύποι HPV υψηλού κινδύνου, όπως οι τύποι 16 και 18, «εμπλέκονται στις περισσότερες περιπτώσεις καρκίνου του τραχήλου της μήτρας». Ο HPV, υπενθυμίζει, «αυξάνει επίσης τον κίνδυνο καρκίνου του πρωκτού, ιδίως στους ομοφυλόφιλους άνδρες και στα άτομα με εξασθενημένο ανοσοποιητικό σύστημα. Τέλος, ο HPV μπορεί επίσης να συμβάλει στην ανάπτυξη καρκίνου του αιδοίου, του κόλπου, του πέους και του στόματος/φάρυγγα». Το ποσοστό των ασθενών με αυτούς τους καρκίνους που ανέπτυξαν τη νόσο λόγω μόλυνσης από τον HPV «ποικίλλει ανάλογα με τον τύπο του καρκίνου και άλλους παράγοντες. Ωστόσο, εκτιμάται ότι τουλάχιστον το 90% των καρκίνων του τραχήλου της μήτρας και ένα σημαντικό ποσοστό άλλων καρκίνων που σχετίζονται με τον HPV προκαλούνται από τον HPV».
Πώς να προλάβετε τον καρκίνο του τραχήλου της μήτρας
Ο εμβολιασμός κατά του HPV θεωρείται σήμερα η πιο αποτελεσματική στρατηγική για τη σημαντική μείωση του κινδύνου εμφάνισης καρκίνου του τραχήλου της μήτρας. Και αυτό γιατί, «στις σεξουαλικές σχέσεις, η χρήση προφυλακτικού μπορεί να μειώσει τον κίνδυνο μετάδοσης του HPV, αν και δεν τον εξαλείφει εντελώς, διότι ο ιός μπορεί να μολύνει περιοχές που δεν καλύπτονται από το προφυλακτικό», υπενθυμίζει ο ειδικός του ΣΕΟΜ.
Τα εμβόλια κατά του HPV «είναι διαθέσιμα και συνιστώνται για τα έφηβα κορίτσια και αγόρια πριν από την έκθεση στον ιό με την πρώτη σεξουαλική επαφή», δήλωσε ο Sánchez Bayona. Ο εμβολιασμός συνιστάται επίσης για τους ενήλικες σε ορισμένες περιπτώσεις. «Αυτά τα εμβόλια είναι εξαιρετικά αποτελεσματικά στην πρόληψη της μόλυνσης από τους πιο κοινούς και υψηλού κινδύνου τύπους HPV.
Όπως αναφέρει η AECC, «υπάρχουν σήμερα τρία εμβόλια ανάλογα με τους υποτύπους του HPV που στοχεύουν: δισθενή (HPV 16 και 18), τετραθενή (HPV 6, 11, 16 και 18) και μη-σθενή (HPV 6, 11, 16, 18, 31, 33, 45, 52 και 58). Τα εμβόλια HPV δεν περιέχουν ολόκληρο τον ιό ή το γενετικό υλικό του ιού, επομένως δεν μπορούν να προκαλέσουν ασθένεια. Το εμβόλιο έχει την ικανότητα να διεγείρει την παραγωγή άμυνας (αντισωμάτων) κατά του HPV».
Δεδομένου ότι ο HPV αποτελεί παράγοντα κινδύνου για άλλους τύπους καρκίνου και όχι αποκλειστικά για τον καρκίνο του τραχήλου της μήτρας, ο εμβολιασμός συνιστάται σήμερα τόσο για τα κορίτσια όσο και για τα αγόρια από την ηλικία των 12 ετών και η σύσταση αυτή περιλαμβάνεται στο ισπανικό ημερολόγιο εμβολιασμών σύμφωνα με πληροφορίες που παρέχονται από το Υπουργείο Υγείας.
Όμως ο εμβολιασμός δεν είναι το μόνο προληπτικό μέτρο. Όπως μας υπενθυμίζει ο Sánchez Bayona, «ο έλεγχος για τον καρκίνο του τραχήλου της μήτρας είναι ένας άλλος πυλώνας πρόληψης». Ο προσυμπτωματικός έλεγχος για τον καρκίνο του τραχήλου της μήτρας, όπως τα τεστ Παπανικολάου και τα τεστ HPV, «μπορεί να βοηθήσει στην ανίχνευση προκαρκινικών αλλαγών και καρκίνου σε πρώιμα στάδια, όταν είναι πιο θεραπεύσιμα. Η πρόληψη και η έγκαιρη διάγνωση είναι το κλειδί για τη μείωση του φορτίου των ασθενειών που σχετίζονται με τον HPV και την πρόληψη των καρκίνων που σχετίζονται με τον HPV", καταλήγει.